Degenerescenta Maculara Legata De Varsta
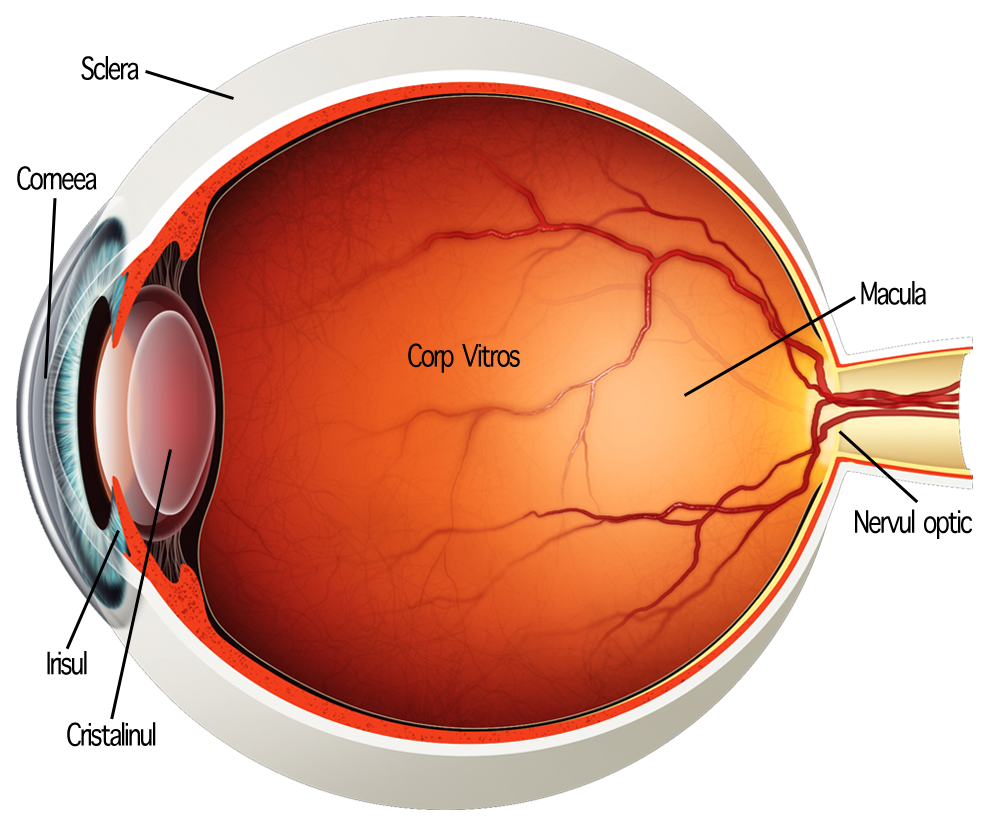
Lumina din mediul extern străbate mediile refringente oculare și este proiectată pe retină. Facând o analogie, putem compara aceste medii refringente cu obiectivul unui aparat fotografic și retina cu filmul fotografic, sau, mai recent, cu microchip-ul pe care se formează imaginea. Retina ocupă mare parte din polul posterior și are rolul de a transforma stimulii vizuali în impulsuri nervoase care sunt transmise prin nervul optic către centrul de procesare al imaginii la nivel cerebral.
Zona centrală a retinei se numește macula lutea și este responsabilă de vederea centrală. Aici se găsește cea mai mare concetrație de celule responsabile de acuitatea vizuală maximă. La nivelul maculei sunt percepute imaginile de detaliu, vederea centrală fiind necesară pentru activităţi ca cititul, recunoaşterea persoanelor, condusul autovehiculelor, etc
Datorită faptului că această zonă a retinei este intens metabolică și reacționează intens cu oxigenul, anumite substanțe dăunatoare pot fi produse la acest nivel. Aceste substanțe, numite „radicali liberi”, pot cauza o serie de afecțiuni severe la nivelul unei multitudini de organe din corpul uman. Ei joacă un rol important în dezvoltarea degenerescenței maculare legată de vârstă.
Degenerescenţa Maculară Legată de Vârstă (DMLV) este principala cauză de pierdere ireversibilă a vederii centrale la populaţia în vârstă mai mare de 60 de ani (riscul apariţiei DMLV creşte pe măsura avansării în vârstă, ajungându-se ca 30% dintre pacienţii de peste 75 de ani să prezinte semnele bolii). Întrucât DMLV nu afectează şi vederea periferică, nu apare orbirea completă, în schimb, vederea centrală este afectată atât pentru distanţă cât şi pentru aproape. Afecțiunea implică ambii ochii, dar cel mai frecvent în stadii diferite de evoluție.
Care sunt formele evolutive?
Există două forme clinice ale DMLV: uscată (atrofică) şi umedă (exudativă, neovasculară), aceasta din urmă determinând în peste 80% dintre cazuri pierderea rapidă şi severă a acuităţii vizuale centrale. Forma uscată poate progresa pentru o perioadă lungă de timp cu puține sau chiar fără simptome. Forma umedă poate să apară ca o entitate distinctă sau în asociere cu forma uscată.
Stadiile inițiale sunt caracterizate de prezența unor depozite proteice și lipidice în zona maculară numite “drusen”. În această etapă majoritatea pacienților nu prezintă acuze în ceea ce privește calitatea vederii. Pe măsură ce afecțiunea evoluează, aceste depozite se înmulțesc, își măresc dimensiunile și duc la scăderea vederii. În etapele finale ale formei uscate apar zone întinse de atrofie retiniană. Acest stadiu este denumit stadiul de “atrofie geografică” și este caracterizat de o disfuncție retiniană severă în zona centrală.
Aparția vaselor de sânge anormale, fragile care invadează retina dinspre stratul suport nutritiv (coroida) marchează momentul de tranziție către forma umedă a bolii. Permeabilitatea anormală cu acumularea de fluid (edem macular) și ruperea peretelui acestora deteriorează semnificativ funcția vizuală. În cazul în care un tratament adecvat nu este aplicat, o zonă cicatricială, fibroasă apare în zona maculară și duce la pierderea completă a vederii centrale.
Cum vede pacientul cu DMLV?
Majoritatea pacienților nu își dau seama, inițial, că vederea le-a fost afectată. Acest lucru este și mai frecvent întâlnit în cazul pacienților la care afecțiunea este predominant unilaterală. Prima modificare percepută este încețoșarea și distorsionarea imaginii pe direcția privirii. Acest aspect este mai pregnant la activitățile care implică detalii; spre exemplu, cititul- atunci când pacientul observă că anumite litere sau detalii lipsesc. Odată cu progresia afecțiunii, activități uzuale precum condusul, privitul la televizor sau chiar recunoașterea fețelor persoanelor, devin tot mai dificile. Deoarece periferia retiniană nu este afectată, pacientul poate observa clar conturul obiectelor, precum rama unui tablou, dar nu va putea distinge detaliile de pe pânza pictată.
Care sunt factorii de risc pentru DMLV?
Există o serie de factori care nu pot fi influentați: vârsta (peste 50 ani), istoricul familial, rasa (caucazienii prezintă un risc mai mare), pigmentarea oculară (cei cu iris deschis la culoare au risc crescut), hipermetropia (pare a fi asociată cu DMLV), cât şi o serie de factori modificabili: fumatul, obezitatea, hipercolesterolemia, HTA, bolile cardiovasculare, dieta săracă în vitamine antioxidante (vit C, vit E) şi oligoelemente (zinc, cupru, seleniu).
Nu există vreo metodă de a preveni DMLV, dar există o serie de paşi care pot fi urmaţi pentru a scădea riscul de apariţie a afecţiunii:
– examene oftalmologice regulate pentru determinarea riscului de apariţie, iar dacă boala deja există, depistată în stadiu precoce, se poate institui un tratament care să ajute la întârzierea apariţiei pierderilor de vedere;
– renunţarea la fumat (fumătorii au un risc de trei ori mai mare de apariţie a bolii);
– alimentaţia bogată în legume şi fructe;
– administrarea de antioxidanţi, la indicația medicului, suplimentarea cu doze mari de vitamina C, vitamina E, zinc, cupru, luteină, zeaxantină, acestea putând întârzia şi preveni evoluţia formei uscate spre cea umedă;
– alimentaţia bogată în peşte, ca sursă de acizi graşi omega 3;
– scăderea consumului de acizi graşi saturaţi;
– exerciţiile fizice şi combaterea obezităţii;
– purtarea de filtre cromatice la ochelari;
– tratarea afecţiunilor cardiovasculare, a HTA, scăderea colesterolului.
CUM SE DIAGNOSTICHEAZA DMLV?
Cea mai sigură metodă de a diagnostica această afecțiune este de a efectua, după vârsta de 50 de ani, anual, un examen oftalmologic complet, într-un centru oftalmologic specializat.
Examenul polului posterior (fund de ochi) este o metodă rapidă de a decela (examina) modificările specifice acestei afecțiuni. Această examinare este realizată de către specialistul oftalmolog folosind o serie de lentile speciale sau un oftalmoscop. Acestei evaluări i se adaugă, în cadrul clinicii noastre, retinofotografia. Prin fotografierea aspectelor descoperite se realizează un istoric al afecțiunii, putând fi comparate leziunile la vizitele ulterioare.
Angiografia fluoresceinică sau cu verde de indocianin: tehnicile fotografice speciale, care sunt precedate de administrarea unui colorant în circulația generală, permit o evaluare detaliată a fluxului sanguin la nivel retinian. Aceasta are valoare predictivă în ceea ce privește deteriorarea vederii centrale. Imaginile de rezoluție înaltă sunt obținute în clinica noastră prin folosirea unui Laser special care realizează imagini de claritate și profunzime superioară (Spectralis HRA). Folosind această tehnologie, imaginile obținute cu ambii coloranti pot fi suprapuse, astfel timpul pacientului este folosit mai eficient.
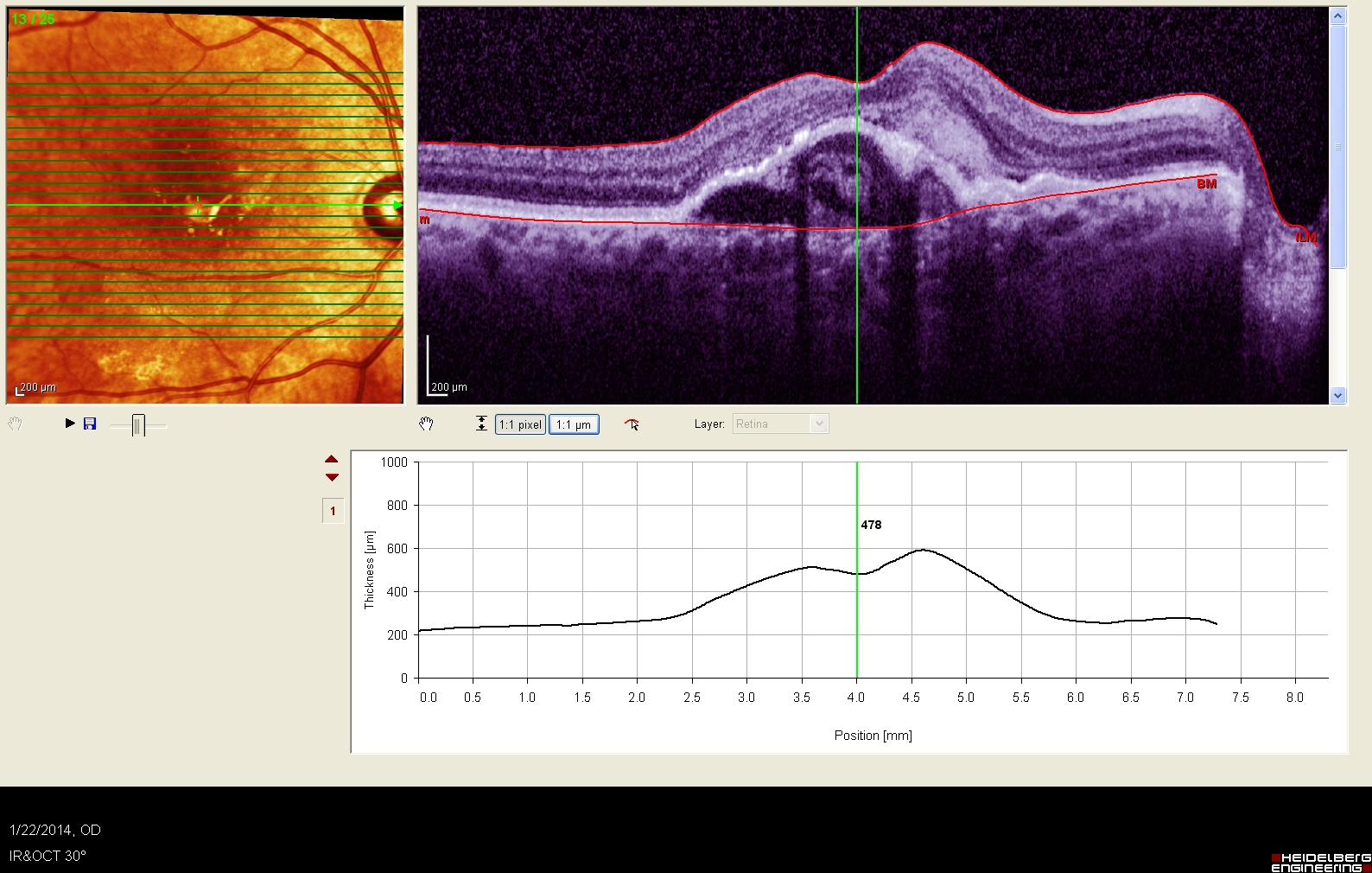
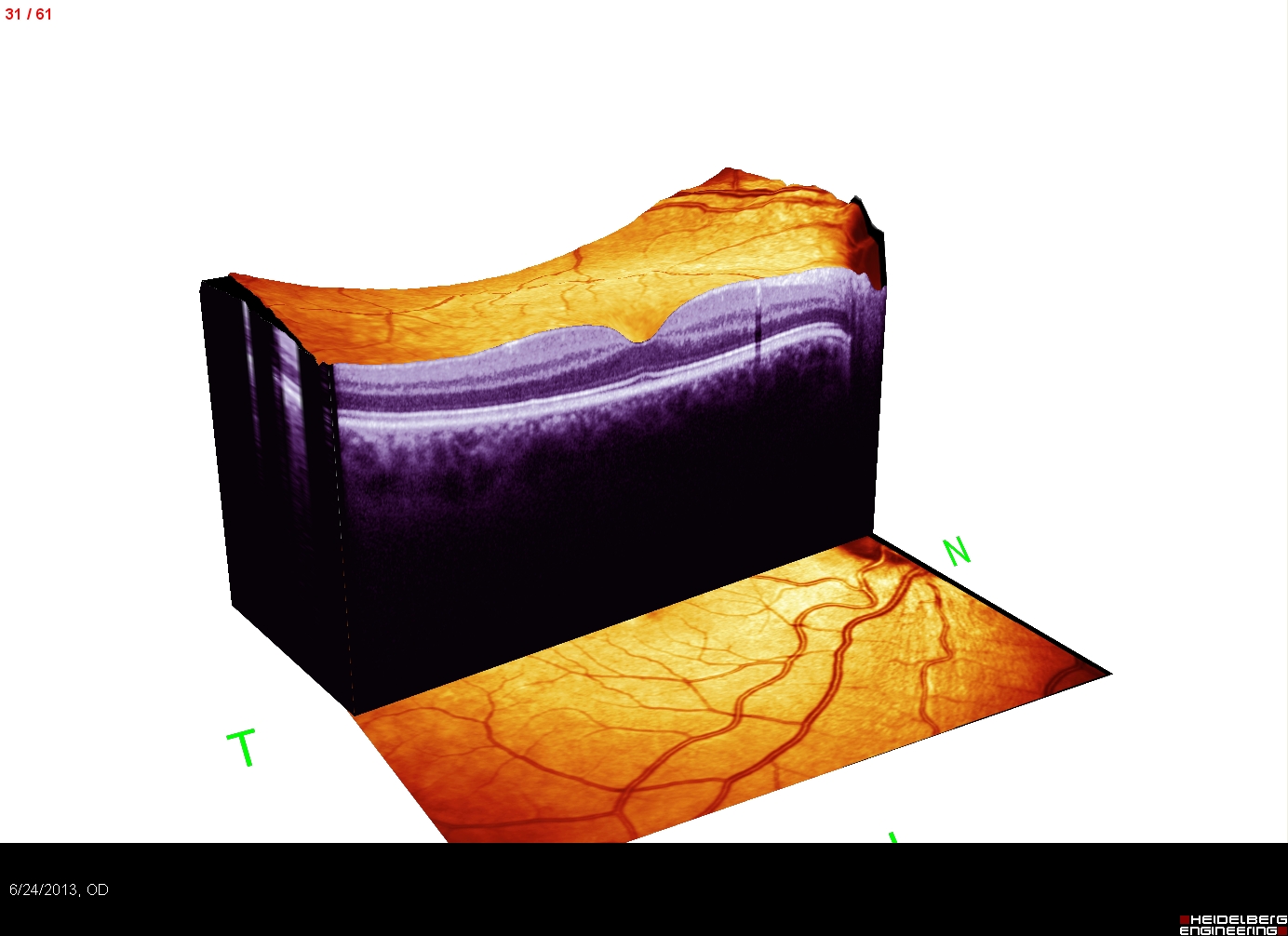
Tomografia în coerență optică permite analiza tuturor straturilor și structurilor retiniene, fără a expune pacientul unui mediu nociv. Această investigație, atunci când este realizată cu un dispozitiv de rezolutie înaltă (SD-OCT), este de o importanță deosebită în elaborarea strategiei terapeutice și urmărirea răspunsului la tratamentul aplicat. OCT-ul folosit în clinica noastră (Spectralis SD-OCT) permite realizarea unei referințe care este scanată automat și exact în zona initială, la toate vizitele ulterioare. Acest lucru permite o evaluare total obiectivă a progresiei afecțiunii și a eficienței terapeutice.
Electrofiziologia este singura metodă care poate evalua obiectiv răspunsul electric al retinei la stimulii luminoși aplicați. În DMLV, aceste potențiale exprimate sunt afectate și pot fi complet suprimate în stadiile avansate ale afecțiunii.
CUM SE TRATEAZĂ?
ADOPTAREA UNUI STIL DE VIAȚĂ SĂNĂTOS
- renunțarea la fumat, dietă echilibrată (pește, fructe și legume), evitarea sedentarismului. Toate acestea duc la evitarea îmbătrânirii precoce a tuturor organelor, nu doar a celei oculare.
SUPLIMENTE NUTRITIVE
- prescrise de specialistul oftalmolog, conform studiului AREDS II, acestea pot întârzia evoluția afecțiunii. Acestea nu vindecă afecțiunea și nu pot restitui vederea pierdută.
LOW VISION AIDS:
- instruirea pacientului pentru a utiliza la maxim vederea periferică încă functională prin folosirea ochelarilor speciali, lupelor și a diferitelor aplicații tehnologice.
TERAPIE LASER:
- fotocoagulare cu laser Argon – în unele cazuri, atent selecționate, reduce riscul de deteriorare ulterioară a vederii cu peste 50%.; în prezent, este mai puțin utilizată datorită distrucției termice;
- terapie fotodinamică – reprezintă combinarea administrării unei substanțe (Visudyne) și aplicarea unui tratament Laser care minimalizează distrucția termică întalnită în cursul tratamentului laser convențional.
TERAPIA FARMACOLOGICĂ INTRAVITREANĂ
- inhibiția farmacologică a neovascularizaţiei coroidiene cu substanțe anti-VEGF (anti factor de creștere a endoteliului vascular) reprezintă forma cea mai frecvent întalnită de tratament a DMLV umedă . Aceste substanțe sunt injectate în interiorul globului ocular, în condiții de strictă asepsie și antisepsie. Acest procedeu este nedureros și permite nu doar o stopare a progresiei afecțiunii, ci în multe cazuri și o îmbunătățire a vederii cu o creștere semnificativă a calității vieții.
Tratament Chirurgical și Radiologic:
- tratament chirurgical de extracţie a membranelor neovasculare subretiniene, de translocaţie maculară, de transplant de epiteliu pigmentar retinian;
- radioterapie (brahiterapie).
Care este perspectiva?
O vedere slabă sau pierderea vederii centrale prin DMLV afectează stilul de viaţă în multe feluri, astfel că în stadiile avansate ale bolii apare pierderea independenţei pacienţilor şi creşterea incidenţei depresiei în rândurile lor.
Fiind o afecţiune multifactorială, colaborarea dintre medicul de familie şi medicul oftalmolog este foarte importantă în depistarea precoce a pacienţilor cu DMLV şi instituirea tratamentului, astfel încât pacientul să poată obţine beneficiul maxim de pe urma acestuia.